La pneumònia nosocomial és la infecció nosocomial més comuna i greu, de la qual la pneumònia associada a la ventilació mecànica (PAV) representa el 40%. La PAV causada per patògens refractaris continua sent un problema clínic difícil. Durant anys, les directrius han recomanat una sèrie d'intervencions (com ara la sedació dirigida, l'elevació del cap) per prevenir la PAV, però la PAV es produeix en fins a un 40% dels pacients amb intubació traqueal, la qual cosa provoca estades hospitalàries més llargues, un augment de l'ús d'antibiòtics i la mort. La gent sempre busca mesures preventives més efectives.
La pneumònia associada a la ventilació mecànica (PAV) és una nova forma de pneumònia que es desenvolupa 48 hores després de la intubació traqueal i és la infecció nosocomial més comuna i mortal a la unitat de cures intensives (UCI). Les directrius de la Societat Americana de Malalties Infeccioses del 2016 han distingit la PAV de la definició de pneumònia adquirida a l'hospital (PAH) (la PAH només es refereix a la pneumònia que es produeix després de l'hospitalització sense tub traqueal i no està relacionada amb la ventilació mecànica; la PAV és pneumònia després de la intubació traqueal i la ventilació mecànica), i la Societat Europea i la Xina creuen que la PAV continua sent un tipus especial de PAH [1-3].
En pacients que reben ventilació mecànica, la incidència de VAP oscil·la entre el 9% i el 27%, la taxa de mortalitat s'estima en el 13% i pot conduir a un augment de l'ús sistèmic d'antibiòtics, ventilació mecànica prolongada, estada prolongada a la UCI i augment dels costos [4-6]. La HAP/VAP en pacients no immunodeficients sol ser causada per una infecció bacteriana, i la distribució dels patògens comuns i les seves característiques de resistència varien segons la regió, la classe hospitalària, la població de pacients i l'exposició als antibiòtics, i canvien amb el temps. Pseudomonas aeruginosa va dominar els patògens relacionats amb VAP a Europa i Amèrica, mentre que es van aïllar més Acinetobacter baumannii en hospitals terciaris de la Xina. Entre un terç i la meitat de totes les morts relacionades amb VAP són causades directament per la infecció, i la taxa de mortalitat dels casos causats per Pseudomonas aeruginosa i acinetobacter és més alta [7,8].
A causa de la forta heterogeneïtat de la VAP, l'especificitat diagnòstica de les seves manifestacions clíniques, proves d'imatge i de laboratori és baixa, i el rang de diagnòstic diferencial és ampli, cosa que dificulta el diagnòstic de la VAP a temps. Al mateix temps, la resistència bacteriana representa un seriós repte per al tractament de la VAP. S'estima que el risc de desenvolupar VAP és del 3%/dia durant els primers 5 dies d'ús de ventilació mecànica, del 2%/dia entre 5 i 10 dies i de l'1%/dia durant la resta del temps. La incidència màxima generalment es produeix després de 7 dies de ventilació, de manera que hi ha una finestra en què es pot prevenir la infecció precoçment [9,10]. Molts estudis han analitzat la prevenció de la VAP, però malgrat dècades de recerca i intents per prevenir la VAP (com ara evitar la intubació, prevenir la reintubació, reduir la sedació, elevar el capçal del llit de 30° a 45° i la higiene bucal), la incidència no sembla haver disminuït i la càrrega mèdica associada continua sent molt alta.
Els antibiòtics inhalats s'han utilitzat per tractar infeccions cròniques de les vies respiratòries des de la dècada de 1940. Com que poden maximitzar l'administració de fàrmacs al lloc objectiu de la infecció (és a dir, les vies respiratòries) i reduir els efectes secundaris sistèmics, han demostrat un bon valor d'aplicació en una varietat de malalties. Els antibiòtics inhalats ara estan aprovats per la Food and Drug Administration (FDA) dels EUA i l'Agència Europea de Medicaments (EMA) per al seu ús en la fibrosi quística. Els antibiòtics inhalats poden reduir significativament la càrrega bacteriana i la freqüència d'exacerbacions en les bronquièctasis sense augmentar els esdeveniments adversos generals, i les directrius actuals els han reconegut com a tractament de primera línia per a pacients amb infecció per pseudomonas aeruginosa i exacerbacions freqüents; Els antibiòtics inhalats durant el període perioperatori del trasplantament de pulmó també es poden utilitzar com a fàrmacs adjuvants o profilàctics [11,12]. Però a les directrius VAP dels EUA del 2016, els experts no tenien confiança en l'eficàcia dels antibiòtics inhalats adjuvants a causa de la manca d'assajos controlats aleatoris a grans dimensions. L'assaig de fase 3 (INHALE) publicat el 2020 tampoc va obtenir resultats positius (inhalació d'amikacina amb antibiòtics intravenosos assistits per a la infecció bacteriana gramnegativa causada per pacients amb VAP, un assaig d'eficàcia de fase 3, doble cec, aleatoritzat i controlat amb placebo, amb un total de 807 pacients, medicació sistèmica + inhalació assistida d'amikacina durant 10 dies).
En aquest context, un equip dirigit per investigadors del Centre Hospitalari Universitari Regional de Tours (CHRU) a França va adoptar una estratègia de recerca diferent i va dur a terme un assaig d'eficàcia controlat, aleatoritzat, multicèntric, doble cec i iniciat per un investigador (AMIKINHAL). Es va comparar l'amikacina inhalada o el placebo per a la prevenció de VAP en 19 UCI a França [13].
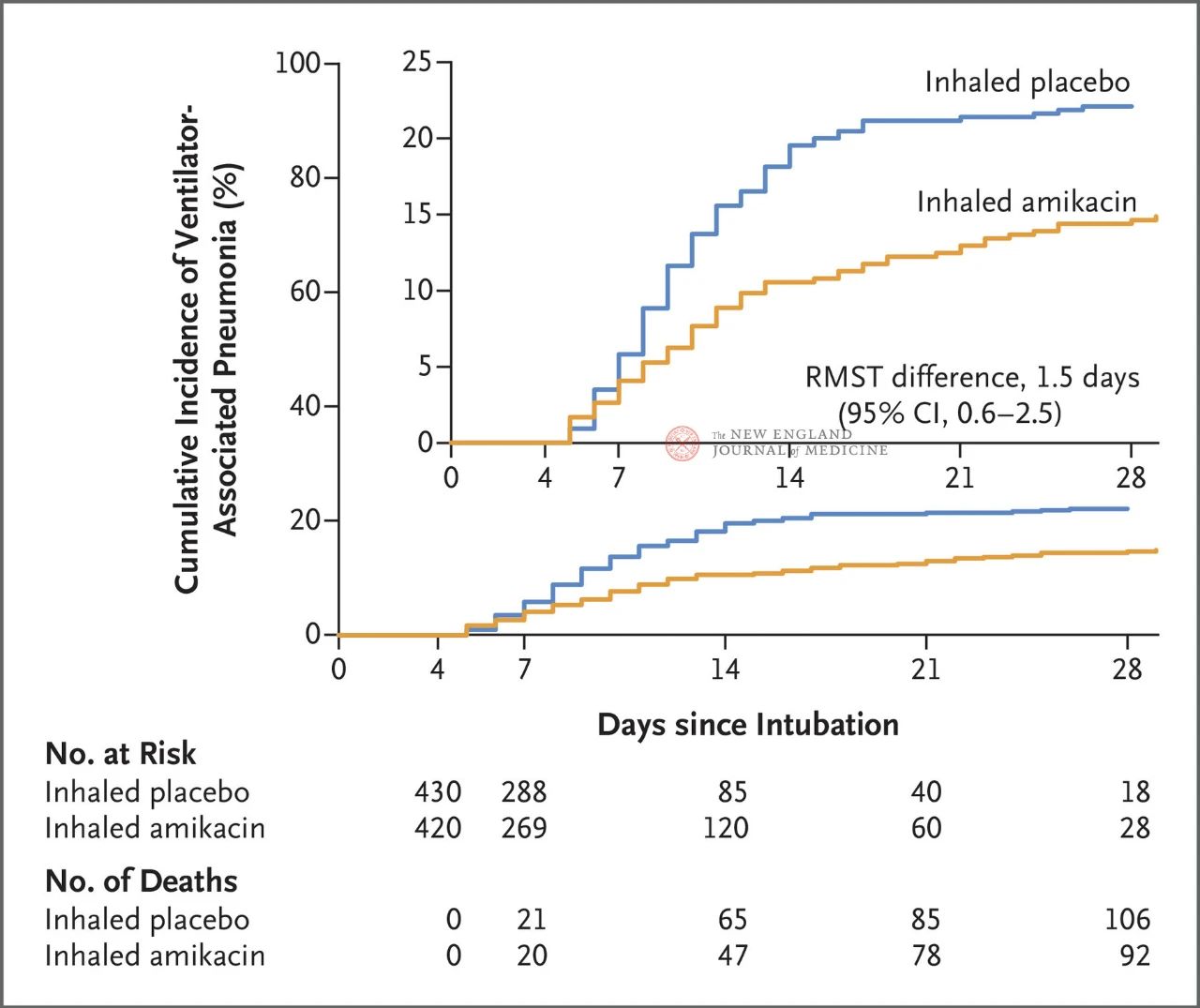
Un total de 847 pacients adults amb ventilació mecànica invasiva entre 72 i 96 hores van ser assignats aleatòriament 1:1 a la inhalació d'amikacina (N = 417,20 mg/kg de pes corporal ideal, QD) o inhalació de placebo (N = 430, equivalent a clorur de sodi al 0,9%) durant 3 dies. El criteri d'avaluació principal va ser el primer episodi de VAP des de l'inici de l'assignació aleatòria fins al dia 28.
Els resultats de l'assaig van mostrar que als 28 dies, 62 pacients (15%) del grup d'amikacina havien desenvolupat VAP i 95 pacients (22%) del grup placebo havien desenvolupat VAP (la diferència mitjana limitada de supervivència per a VAP va ser d'1,5 dies; IC del 95%, 0,6~2,5; P=0,004).
Pel que fa a la seguretat, set pacients (1,7%) del grup d'amikacina i quatre pacients (0,9%) del grup placebo van experimentar esdeveniments adversos greus relacionats amb l'assaig. Entre els que no van tenir lesió renal aguda en el moment de l'assignació aleatòria, 11 pacients (4%) del grup d'amikacina i 24 pacients (8%) del grup placebo van tenir lesió renal aguda el dia 28 (HR, 0,47; IC del 95%, 0,23~0,96).
L'assaig clínic va tenir tres aspectes destacats. En primer lloc, pel que fa al disseny de l'estudi, l'assaig AMIKINHAL es basa en l'assaig IASIS (un assaig aleatoritzat, doble cec, controlat amb placebo, de fase 2 paral·lela amb 143 pacients). Per avaluar la seguretat i l'eficàcia de l'amikacina-fosfomicina per inhalació, el tractament sistèmic de la infecció bacteriana gramnegativa causada per VAP) i l'assaig INHALE, es van obtenir resultats negatius, lliçons apreses, que se centren en la prevenció de la VAP, i van obtenir resultats relativament bons. A causa de les característiques d'alta mortalitat i llarga estada hospitalària en pacients amb ventilació mecànica i VAP, si la inhalació d'amikacina pot aconseguir resultats significativament diferents en la reducció de la mort i l'estada hospitalària en aquests pacients, serà més valuosa per a la pràctica clínica. Tanmateix, donada l'heterogeneïtat del tractament i l'atenció tardans en cada pacient i cada centre, hi ha una sèrie de factors de confusió que poden interferir amb l'estudi, per la qual cosa també pot ser difícil obtenir un resultat positiu atribuïble als antibiòtics inhalats. Per tant, un estudi clínic reeixit requereix no només un disseny d'estudi excel·lent, sinó també la selecció de criteris d'avaluació primaris adequats.
En segon lloc, tot i que els antibiòtics aminoglicòsids no es recomanen com a fàrmac únic en diverses directrius de VAP, els antibiòtics aminoglicòsids poden cobrir patògens comuns en pacients amb VAP (inclosos Pseudomonas aeruginosa, Acinetobacter, etc.), i a causa de la seva limitada absorció en cèl·lules epitelials pulmonars, alta concentració al lloc de la infecció i baixa toxicitat sistèmica. Els antibiòtics aminoglicòsids són àmpliament preferits entre els antibiòtics inhalats. Aquest article és coherent amb l'estimació exhaustiva de la mida de l'efecte de l'administració intratraqueal de gentamicina en petites mostres publicada anteriorment, que demostra conjuntament l'efecte dels antibiòtics aminoglicòsids inhalats en la prevenció de la VAP. També cal tenir en compte que la majoria dels controls placebo seleccionats en els assajos relacionats amb els antibiòtics inhalats són salins normals. Tanmateix, tenint en compte que la inhalació atomitzada de la solució salina normal en si mateixa pot tenir un cert paper en la dilució de l'esput i l'ajuda a l'expectorant, la solució salina normal pot causar certes interferències en l'anàlisi dels resultats de l'estudi, que s'hauria de considerar exhaustivament en l'estudi.
A més, l'adaptació local de la medicació HAP/VAP és important, així com la profilaxi antibiòtica. Al mateix temps, independentment de la durada del temps d'intubació, l'ecologia de la UCI local és el factor de risc més important per a la infecció per bacteris multiresistents. Per tant, el tractament empíric s'ha de referir tant com sigui possible a les dades microbiològiques dels hospitals locals, i no es pot referir cegament a les directrius o a l'experiència dels hospitals terciaris. Alhora, els pacients crítics que requereixen ventilació mecànica sovint es combinen amb malalties multisistèmiques, i sota l'acció combinada de múltiples factors com l'estat d'estrès, també hi pot haver un fenomen de comunicació creuada dels microbis intestinals amb els pulmons. L'alta heterogeneïtat de les malalties causades per la superposició interna i externa també determina que la promoció clínica a gran escala de cada nova intervenció encara té un llarg camí per recórrer.
Data de publicació: 02-12-2023