Els fibromes uterins són una causa comuna de menorràgia i anèmia, i la incidència és extremadament alta, aproximadament entre el 70% i el 80% de les dones desenvoluparan fibromes uterins al llarg de la seva vida, dels quals el 50% presenten símptomes. Actualment, la histerectomia és el tractament més utilitzat i es considera una cura radical per als fibromes, però la histerectomia no només comporta riscos perioperatoris, sinó també un major risc a llarg termini de malalties cardiovasculars, ansietat, depressió i mort. En canvi, les opcions de tractament com l'embolització de l'artèria uterina, l'ablació local i els antagonistes orals de la GnRH són més segures però no s'utilitzen completament.
Resum del cas
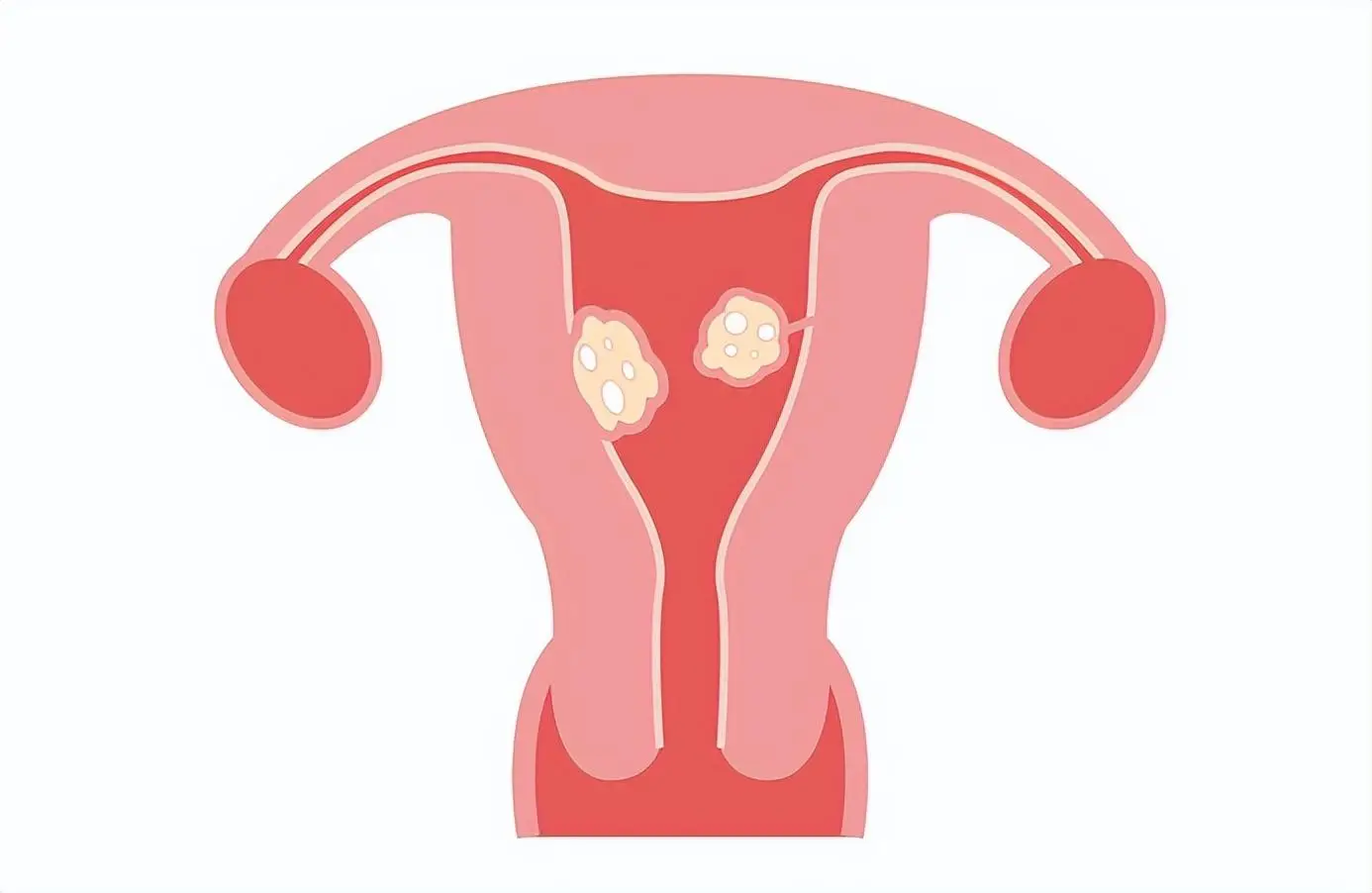
Una dona negra de 33 anys que mai havia estat embarassada es va presentar al seu metge de capçalera amb menstruacions abundants i gasos abdominals. Pateix anèmia per deficiència de ferro. Les proves van donar negatiu per a talassèmia i anèmia falciforme. La pacient no tenia sang a les femtes i no tenia antecedents familiars de càncer de còlon o malaltia inflamatòria intestinal. Va informar que tenia menstruacions regulars, un cop al mes, cada període de 8 dies, i a llarg termini sense canvis. Els tres dies més prolífics de cada cicle menstrual, necessita utilitzar de 8 a 9 tampons al dia i ocasionalment té sagnat menstrual. Està estudiant el doctorat i té previst quedar-se embarassada en dos anys. L'ecografia va mostrar un úter engrandit amb múltiples miomes i ovaris normals. Com tractarà la pacient?
La incidència de malalties associades amb fibromes uterins es veu agreujada per la baixa taxa de detecció de la malaltia i el fet que els seus símptomes s'atribueixen a altres afeccions, com ara trastorns digestius o trastorns del sistema sanguini. La vergonya associada a parlar de la menstruació fa que moltes persones amb períodes llargs o abundants no sàpiguen que la seva condició és anormal. Les persones amb símptomes sovint no són diagnosticades a temps. Un terç de les pacients triguen cinc anys a ser diagnosticades i algunes triguen més de vuit anys. El diagnòstic retardat pot afectar negativament la fertilitat, la qualitat de vida i el benestar financer, i en un estudi qualitatiu, el 95% de les pacients amb fibromes simptomàtics van informar de seqüeles psicològiques, com ara depressió, preocupació, ira i malestar per la imatge corporal. L'estigma i la vergonya associats amb la menstruació dificulten la discussió, la recerca, la defensa i la innovació en aquest àmbit. Entre les pacients diagnosticades amb fibromes per ecografia, entre el 50% i el 72% no eren conscients prèviament que tenien fibromes, cosa que suggereix que l'ecografia es pot utilitzar més àmpliament en l'avaluació d'aquesta malaltia comuna.
La incidència de fibromes uterins augmenta amb l'edat fins a la menopausa i és més alta en dones negres que en dones blanques. En comparació amb les persones que no són negres, les persones negres desenvolupen fibromes uterins a una edat més jove, tenen un risc acumulatiu més alt de desenvolupar símptomes i una càrrega de malaltia general més alta. En comparació amb els caucàsics, les persones negres estan més malaltes i són més propenses a sotmetre's a una histerectomia i miomectomia. A més, les persones negres eren més propenses que les blanques a optar per un tractament no invasiu i a evitar derivacions quirúrgiques per evitar la possibilitat de sotmetre's a una histerectomia.
Els fibromes uterins es poden diagnosticar directament amb una ecografia pèlvica, però determinar a qui cal fer la prova de detecció no és fàcil, i actualment la prova de detecció se sol fer després que els fibromes d'una pacient siguin grans o apareguin símptomes. Els símptomes associats amb els fibromes uterins poden coincidir amb símptomes de trastorns de l'ovulació, adenomiopatia, dismenorrea secundària i trastorns digestius.
Com que tant els sarcomes com els fibromes es presenten com a masses miomètriques i sovint van acompanyats d'un sagnat uterí anormal, hi ha la preocupació que els sarcomes uterins puguin passar desapercebuts malgrat la seva relativa raresa (1 de cada 770 a 10.000 visites a causa d'un sagnat uterí anormal). Les preocupacions sobre el leiomiosarcoma no diagnosticat han provocat un augment de la taxa d'histerectomia i una disminució de l'ús de procediments mínimament invasius, cosa que posa les pacients en un risc innecessari de complicacions a causa del mal pronòstic dels sarcomes uterins que s'han disseminat fora de l'úter.
Diagnòstic i avaluació
Dels diversos mètodes d'imatge utilitzats per diagnosticar fibromes uterins, l'ecografia pèlvica és el mètode més rendible perquè proporciona informació sobre el volum, la ubicació i el nombre de fibromes uterins i pot excloure masses annexas. També es pot utilitzar una ecografia pèlvica ambulatòria per avaluar el sagnat uterí anormal, una massa pèlvica palpable durant l'examen i els símptomes associats amb l'augment de volum uterí, com ara la pressió pèlvica i els gasos abdominals. Si el volum uterí supera els 375 mL o el nombre de fibromes supera els 4 (cosa habitual), la resolució de l'ecografia és limitada. La ressonància magnètica és molt útil quan se sospita un sarcoma uterí i quan es planifica una alternativa a la histerectomia, en aquest cas la informació precisa sobre el volum uterí, les característiques de la imatge i la ubicació és important per als resultats del tractament (Figura 1). Si se sospita fibromes submucosos o altres lesions endometrials, l'ecografia de perfusió salina o la histeroscòpia poden ser útils. La tomografia computada no és útil per diagnosticar fibromes uterins a causa de la seva poca claredat i visualització del pla tissular.
El 2011, la Federació Internacional d'Obstetrícia i Ginecologia va publicar un sistema de classificació per als fibromes uterins amb l'objectiu de descriure millor la ubicació dels fibromes en relació amb la cavitat uterina i la superfície de la membrana serosa, en lloc dels antics termes submucosal, intramural i membranes subseroses, permetent així una comunicació i una planificació del tractament més clares (taula S3 de l'Apèndix suplementari, disponible amb el text complet d'aquest article a NEJM.org). El sistema de classificació és de tipus 0 a 8, amb un número més petit que indica que el fibrome està més a prop de l'endometri. Els fibromes uterins mixtos es representen amb dos números separats per guions. El primer número indica la relació entre el fibrome i l'endometri, i el segon número indica la relació entre el fibrome i la membrana serosa. Aquest sistema de classificació dels fibromes uterins ajuda els clínics a orientar més diagnòstics i tractaments, i millora la comunicació.
Tractament
En la majoria de règims per al tractament de la menorràgia associada a miomes, el primer pas és controlar la menorràgia amb hormones anticonceptives. Els fàrmacs antiinflamatoris no esteroïdals i l'àcid tranatemocíclic utilitzats durant la menstruació també es poden utilitzar per reduir la menorràgia, però hi ha més evidència sobre l'eficàcia d'aquests fàrmacs per a la menorràgia idiopàtica, i els assajos clínics sobre la malaltia solen excloure pacients amb fibromes gegants o submucosos. Els agonistes de l'hormona alliberadora de gonadotropina (GnRH) d'acció prolongada han estat aprovats per al tractament preoperatori a curt termini dels fibromes uterins, que poden causar amenorrea en gairebé el 90% de les pacients i reduir el volum uterí entre un 30% i un 60%. Tanmateix, aquests fàrmacs s'associen amb una major incidència de símptomes hipogonadals, incloent-hi pèrdua òssia i sufocacions. També causen "brots esteroïdals" en la majoria de les pacients, en què les gonadotropines emmagatzemades al cos s'alliberen i causen períodes abundants més tard quan els nivells d'estrogen baixen ràpidament.
L'ús de la teràpia combinada d'antagonistes de la GnRH oral per al tractament dels fibromes uterins és un avenç important. Els fàrmacs aprovats als Estats Units combinen antagonistes orals de la GnRH (elagolix o relugolix) en un comprimit o càpsula composta amb estradiol i progesterona, que inhibeixen ràpidament la producció d'esteroides ovàrics (i no causen desencadenament d'esteroides), i dosis d'estradiol i progesterona que fan que els nivells sistèmics siguin comparables als nivells fol·liculars primerencs. Un fàrmac ja aprovat a la Unió Europea (linzagolix) té dues dosis: una dosi que inhibeix parcialment la funció hipotalàmica i una dosi que inhibeix completament la funció hipotalàmica, que és similar a les dosis aprovades per a elagolix i relugolix. Cada fàrmac està disponible en preparació amb o sense estrògens i progesterona. Per a les pacients que no volen utilitzar esteroides gonadals exògens, una formulació de linzagolix de dosi baixa sense l'addició d'esteroides gonadals (estrògens i progesterona) pot aconseguir el mateix efecte que una formulació combinada de dosi alta que conté hormones exògenes. La teràpia combinada o la teràpia que inhibeix parcialment la funció hipotalàmica pot alleujar els símptomes amb efectes comparables a la monoteràpia amb antagonistes de la GnRH a dosi completa, però amb menys efectes secundaris. Un avantatge de la monoteràpia a dosi alta és que pot reduir la mida de l'úter de manera més eficaç, cosa que és similar a l'efecte dels agonistes de la GnRH, però amb més símptomes hipogonadals.
Les dades dels assaigs clínics mostren que la combinació oral d'antagonistes de la GnRH és eficaç per reduir la menorràgia (reducció del 50% al 75%), el dolor (reducció del 40% al 50%) i els símptomes associats amb l'augment de volum uterí, alhora que redueix lleugerament el volum uterí (aproximadament un 10% de reducció del volum uterí) amb menys efectes secundaris (<20% de les participants van experimentar sufocacions, mal de cap i nàusees). L'eficàcia de la teràpia combinada oral amb antagonistes de la GnRH va ser independent de l'extensió de la miomatosi (mida, nombre o ubicació dels fibromes), la complicitat de l'adenomiosi o altres factors que limiten la teràpia quirúrgica. La combinació oral d'antagonistes de la GnRH està actualment aprovada durant 24 mesos als Estats Units i per a ús indefinit a la Unió Europea. Tanmateix, no s'ha demostrat que aquests fàrmacs tinguin un efecte anticonceptiu, cosa que limita l'ús a llarg termini per a moltes persones. Els assaigs clínics que avaluen els efectes anticonceptius de la teràpia combinada amb relugolix estan en curs (número de registre NCT04756037 a ClinicalTrials.gov).
En molts països, els moduladors selectius del receptor de progesterona són un règim farmacològic. Tanmateix, les preocupacions sobre la toxicitat hepàtica, rara però greu, han limitat l'acceptació i la disponibilitat d'aquests fàrmacs. No s'ha aprovat cap modulador selectiu del receptor de progesterona als Estats Units per al tractament dels fibromes uterins.
Histerectomia
Tot i que la histerectomia s'ha considerat històricament un tractament radical per als fibromes uterins, les noves dades sobre els resultats de les teràpies alternatives adequades suggereixen que aquestes poden ser similars a la histerectomia en molts aspectes durant un període de temps controlat. Els desavantatges de la histerectomia en comparació amb altres teràpies alternatives inclouen els riscos perioperatoris i la salpingectomia (si forma part del procediment). Abans del canvi de segle, l'extirpació d'ambdós ovaris juntament amb una histerectomia era un procediment comú, i grans estudis de cohort a principis dels anys 2000 van mostrar que l'extirpació d'ambdós ovaris s'associava amb un major risc de mort, malalties cardiovasculars, demència i altres malalties en comparació amb una histerectomia i la conservació dels ovaris. Des de llavors, la taxa quirúrgica de salpingectomia ha disminuït, mentre que la taxa quirúrgica d'histerectomia no.
Múltiples estudis han demostrat que, fins i tot si es preserven els dos ovaris, el risc de patir malalties cardiovasculars, ansietat, depressió i mort després d'una histerectomia augmenta considerablement. Les pacients de 35 anys o menys en el moment de la histerectomia tenen un risc més elevat. Entre aquestes pacients, el risc de malaltia coronària (després d'ajustar els factors de confusió) i insuficiència cardíaca congestiva va ser 2,5 vegades més alt en les dones que es van sotmetre a una histerectomia i 4,6 vegades més alt en les dones que no es van sotmetre a una histerectomia durant un seguiment mitjà de 22 anys. Les dones que es van sotmetre a una histerectomia abans dels 40 anys i van conservar els ovaris tenien entre un 8 i un 29 per cent més de probabilitats de morir que les dones que no s'havien sotmès a una histerectomia. Tanmateix, les pacients que s'havien sotmès a una histerectomia tenien més comorbiditats, com ara obesitat, hiperlipidèmia o antecedents de cirurgia, que les dones que no s'havien sotmès a una histerectomia, i com que aquests estudis eren observacionals, no es va poder confirmar la causa i l'efecte. Tot i que els estudis han controlat aquests riscos inherents, encara hi pot haver factors de confusió no mesurats. Aquests riscos s'han d'explicar a les pacients que consideren una histerectomia, ja que moltes pacients amb fibromes uterins tenen alternatives menys invasives.
Actualment no hi ha estratègies de prevenció primària o secundària per als fibromes uterins. Estudis epidemiològics han trobat diversos factors associats amb un risc reduït de fibromes uterins, com ara: menjar més fruites i verdures i menys carn vermella; fer exercici regularment; controlar el pes; nivells normals de vitamina D; naixement amb èxit; ús d'anticonceptius orals; i preparats de progesterona d'acció prolongada. Calen assajos controlats aleatoris per determinar si la modificació d'aquests factors pot reduir el risc. Finalment, l'estudi suggereix que l'estrès i el racisme poden tenir un paper en la injustícia sanitària que existeix pel que fa als fibromes uterins.
Data de publicació: 09 de novembre de 2024